Santé & Dépendance
Santé & Dépendance
Ressources du Pôle

Dénutrition du Sujet Âgé : Dépistage, Enrichissement Nutritionnel et Compléments
Dénutrition du Sujet Âgé : Stratégies de Dépistage et Enrichissement Nutritionnel à Domicile et en EHPAD La dénutrition …

Le Syndrome de Glissement Post-Hospitalisation : Diagnostic Clinique et Protocoles de Remobilisation
Le Syndrome de Glissement Post-Hospitalisation : Diagnostic et Remobilisation Face au Risque de Démence Le retour à domicile …
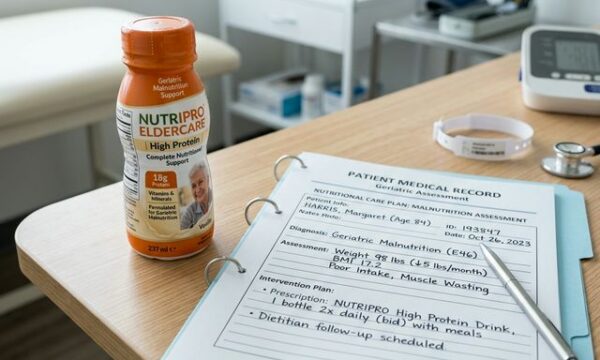
La Spirale de la Dénutrition Protéino-Énergétique : Diagnostic et Enjeux de Réhabilitation en Gériatrie
La Spirale de la Dénutrition Protéino-Énergétique : Diagnostic et Enjeux de Réhabilitation en Gériatrie Dans la littérature gériatrique …
methode-montessori-geriatrie-alzheimer
L’Adaptation de la Méthode Montessori en Gérontologie : Enjeux, Application et Limites face à la Maladie d’Alzheimer Initialement …
Troubles du Comportement (SPCD) et Maladie d’Alzheimer : Protocoles de Prise en Charge Non Médicamenteuse
Troubles du Comportement (SPCD) et Maladie d’Alzheimer : Protocoles de Prise en Charge Non Médicamenteuse Dans l’accompagnement des …
Iatrogénie et Polymédication chez la Personne Âgée : Risques et Stratégies de Déprescription
Prévention de la Iatrogénie Médicamenteuse : Gérer la Polymédication chez la Personne Âgée L’allongement de l’espérance de vie …
Maisons de Santé (MSP): Avenir du Soin Senior
Le vieillissement de la population française s’accompagne d’une augmentation exponentielle des maladies chroniques et de la polypathologie (le …
